Hilfe bei Herzklappenfehlern
Durch den Katheter mitten ins Herz
Erworbene Herzklappenfehler bleiben bei vielen Betroffenen über lange Zeit unerkannt. Warnsignale wie Ermüdbarkeit und Atemnot bei Belastungen werden oft als körperliche Alterserscheinungen wahrgenommen und deshalb vielfach nicht rechtzeitig ärztlich abgeklärt. Dabei können hochgradige Herzklappenfehler die Lebensqualität erheblich beeinträchtigen und sogar lebensbedrohlich sein. Seit einiger Zeit können sie auch bei älteren oder kränkeren Patient*innen mit herzkatheterbasierten Therapieverfahren sehr gut behandelt werden.
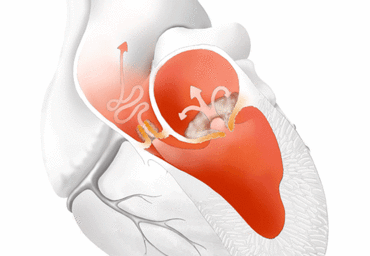
Ein Herzklappenfehler ist die Störung der Ventilfunktion einer oder mehrerer der vier Herzklappen. Bei 60 bis 90 Herzschlägen in der Minute sind die Herzklappen dauerhaft einer hohen mechanischen Belastung ausgesetzt. Mit zunehmendem Alter kann es deshalb zu degenerativen Veränderungen (Verkalkungen und letztlich Verschleiß) kommen. Deshalb sind Patient*innen mit Herzklappenfehlern häufig älter und demzufolge nicht selten auch kränker. Damit bieten sich hier besonders Therapieverfahren als Alternative zur Operation an, die weniger invasiv und mit einer geringeren allgemeinen Belastung, kürzerer Liegedauer und schnellerer Erholung verbunden sind. Diesen Verfahren zur Herzklappenbehandlung ist gemein, dass sie über einen Herzkatheter, also durch die Punktion der Haut und dann über ein steuerbares Röhrchen sowie Führungsdrähte, vollkommen ohne Eröffnung des Brustkorbs, durchgeführt werden. Diese Verfahren sind größtenteils erst in der letzten Dekade entwickelt worden.
Herzklappenerkrankungen
Die häufigsten Funktionsstörungen betreffen die Mitral- oder die Aortenklappe der linken Herzhälfte. Es kann bei jeder Herzklappe entweder zu Verengungen (Klappenstenosen) oder Undichtigkeiten (Klappeninsuffizienzen) kommen. Manchmal tritt dies an einer Klappe sogar in Kombination auf, d.h. sowohl die Dichtigkeit als auch die Öffnung der Klappe ist krankhaft beeinträchtigt.
Bei einer Klappenstenose steigt durch die unzureichende Öffnung der Herzklappe der Druck in der Herzkammer, und damit die Arbeit, die das Herz aufbringen muss, um das Blut durch die verengte Klappe zu pumpen (Druckbelastung). Bei einer Aortenklappenstenose reagiert das Herz mit einem krankhaften Dickenwachstum der Hauptkammer. Es kommt zu Luftnot bei Anstrengung, manchmal Brustenge und mitunter sogar zu kurzzeitiger Bewusstlosigkeit. Treten diese Symptome erstmals auf, führt ein rechtzeitiger Herzklappeneingriff häufig zu einer Normalisierung der Pumpfunktion. Andernfalls entstehen mikroskopischen Vernarbungen des Herzmuskels und es kommt zum Absterben von Herzmuskelzellen bis hin zu schwerer Herzschwäche. Auch bösartige Rhythmusstörungen und dadurch der plötzliche Herztod sind vermeidbare Folgen einer unzureichend behandelten Aortenklappenstenose.
Strömen bei einer Mitralklappeninsuffizienz mit einem Herzschlag z.B. 30ml Blut in die falsche Richtung, summiert sich dies bei 60 Schlägen pro Minute bereits in einer Minute auf 1,8l Blut und in nur 24h folglich auf knapp 2600 Liter, die das Herz durch vermehrte Aktivität transportieren muss, damit trotz des krankhaften Rückstroms die Organe unverändert gut mit Blut versorgt werden. Auch dies kann über einen kurzen oder mittelfristigen Zeitraum zu einer Herzüberlastung und zu Herzschwäche führen.
Zum Glück ist das Herz erstaunlich anpassungsfähig und leichtere Engstellen und Undichtigkeiten der Herzklappen sind oft über viele Jahre und nicht selten lebenslang konstant, verursachen keine Herzschwäche und müssen nicht behandelt werden. Kontrollen empfehlen sich aber, damit eine Verschlechterung vormals geringer Herzklappenerkrankungen, die zu einer Herzschädigung führen können, nicht übersehen werden.
Umgekehrt ist bei einer Klappeninsuffizienz ein unzureichender Schluss der Klappe ursächlich für einen krankhaften Rückstrom des Blutes entgegen der Kreislaufrichtung. Folglich fehlt die mit jedem Schlag krankhaft rückfließende Blutmenge den Organen. Diese Menge muss zum Ausgleich deshalb durch zusätzliche Herzarbeit gefördert werden (Volumenbelastung).
Diagnostik
Bereits aus der Schilderung der Symptome von Patient*innen kann häufig auf eine Herzklappenerkrankung geschlossen werden. Da die Herztöne und –geräusche bei Klappenfehlern anders klingen als bei einem gesunden Herzen, können Dysfunktionen oft schon durch das Abhören mit dem Stethoskop festgestellt werden. Die sichere Diagnose und genaue Quantifizierung einer Herzklappenerkrankung wird aber besser durch eine Ultraschalluntersuchung des Herzens (Echokardiographie) gewährleistet. Bereits mit der Echokardiographie von außen können die meisten Herzklappenfehler sicher identifiziert werden. Durch eine Echokardiographie über die Speiseröhre (dazu muss das ein Echoskop ähnlich wie ein Gastroskop bei einer Magenspiegelung geschluckt werden) können die Herzklappen noch genauer beurteilt werden, weil die luftgefüllte Lunge dem Ultraschall nicht im Weg ist. Spezialkenntnisse in diesem diagnostischen Verfahren sind wichtig, denn die Beurteilung einer Herzklappenundichtigkeit muss möglichst quantitativ und im Fall von Mitralklappen auch am besten dreidimensional erfolgen. Neben der dreidimensionalen Echokardiographie für Mitralklappeneingriffe, ist ein spezielles Computertomogramm (Flash-CT) mit dreidimensionaler Rekonstruktion des Körpers für katheterbasierte Aortenklappeneingriffe inzwischen Standard. Mit diesen Verfahren werden die Undichtigkeitsgrade genau bestimmt, die Eingriffe im Detail und sehr individuell geplant. So werden aus der Beschaffenheit der Herzklappen in diesen bildgebenden Verfahren zusammen mit allen übrigen Informationen zu einer Patientin/einem Patienten aus einer größeren Auswahl von Therapiemöglichkeiten der individuell beste Weg bestimmt.
Therapie
Mit Medikamenten können die Beschwerden von manchen Herzklappenfehlern behandelt und gelindert werden. Speziell bei der Aortenklappenstenose und der so genannten primären Mitralklappeninsuffizienz gelingt es jedoch nicht, mit Medikamenten nennenswerte Verbesserungen zu erzielen. Je nach Krankheitsgeschichte muss das behandelnde Herzteam dann abwägen, ob noch ein abwartendes, ein katheterbasiertes oder ein chirurgisches Verfahren in Frage kommt. In die Entscheidung für das Vorgehen fließt neben der Bildgebung außerdem ein, ob die Patientin/der Patient Symptome hat und ob das Herz bereits Schädigungszeichen aufweist. Vor dem Eintritt irreversibler Schäden sollte gehandelt werden. In vielen Fällen ist ein neues Klappenimplantat tatsächlich die beste Therapie. Manchmal lässt sich eine Herzklappe aber auch reparieren.
Katheterbasierte Therapie der Aortenklappenstenose
Der chirurgische Aortenklappenersatz war viele Jahre für alle operablen Patient*innen der Standard für eine Behandlung der hochgradigen Aortenklappenstenose. In den vergangenen Jahren hat sich der Katheter gestützte Aortenklappenersatz (Transcatheter Aortic Valve Implantation (TAVI)) über die Leistenarterie für viele Patient*innen als gute und sichere Alternative etabliert. Bei der transfemoralen TAVI wird der Brustkorb nicht eröffnet, sondern die neue Aortenklappe durch eine Punktion der Haut und dann über die Beinschlagader und die Hauptschlagader bis zum Herz auf einem Katheter vorgebracht. Deshalb verweilen Patient*innen nach TAVI im Vergleich zur Chirurgie kürzer im Krankenhaus und erreichen schneller wieder eine gute Lebensqualität. Bei der TAVI wird die alte, verkalkte Aortenklappe von der neuen Klappe an die Wand der Hauptschlagader verdrängt und abgedeckt. Da das TAVI-Verfahren erst seit 2008 existiert und damals nur an wenigen sehr kranken (nicht operablen) Patient*innen durchgeführt wurde, stehen erst seit Kurzem Studien zur Sicherheit und Haltbarkeit im Vergleich zum chirurgischen Aortenklappen Ersatz zur Verfügung. Diese Studien reichen derzeit bis zu fünf Jahre nach dem TAVI-Eingriff und werden weiter fortgesetzt. Für die ersten Jahre nach Implantation wurde gezeigt, dass die TAVI für Patient*innen aller Risikogruppen eine mindestens gleichwertige Alternative im Hinblick auf das Überleben und wichtige Komplikationen, wie den Schlaganfall darstellt. Da jenseits von fünf Jahren aber noch keine größeren Studienergebnisse vorliegen, wird das TAVI-Verfahren noch vorsichtig eingeführt, wissenschaftlich intensiv begleitet und vor allem bei älteren Patient*innen, wegen des Vorteils der geringeren operativen Belastung, bevorzugt.
Katheterbasierte Therapie bei Mitralklappeninsuffizienz
Bei der primären Mitralklappeninsuffizienz, die durch eine Erkrankung der Klappensegel oder ihrer Verankerungsstrukturen bedingt ist, ist die minimalinvasive chirurgische Rekonstruktion der Klappe die Therapie der ersten Wahl. Für ältere Patient*innen mit erhöhtem Operationsrisiko gibt es die Möglichkeit, die Klappe mit einem sog. „edge-to-edge“ Katheterreparaturverfahren (auch MitraClip- oder Pascal-Verfahren) zu reparieren. Hierbei wird mittels Katheter ein oder mehrere kleine Clips so eingebracht, dass die beiden Klappensegel miteinander an einer undichten Stelle verbunden werden. Bei diesem Katheterverfahren kann die Position der Clips am schlagenden Herzen unter echokardiographischer Kontrolle so angepasst werden, dass oft die Undichtigkeit deutlich reduziert oder sogar beseitigt werden kann.
Für die sekundäre Mitralklappeninsuffizienz, die häufig bei einer Herzmuskelschwäche mit Aufweitung der Herzkammern auftritt, ist oft das MitraClip-Verfahren die Therapie der ersten Wahl, wenn Medikamente nicht mehr ausreichen. Alternativ zum MitraClip- oder Pascal-Verfahren können funktionelle Mitralklappeninsuffizienzen auch mittels Cardioband behandelt werden. Dies ist ein interventionelles, also katheterbasiertes Annuloplastie-Verfahren. Das bedeutet, dass der Annulus, also die Ringförmige Basis der Herzklappe, verkleinert, bzw. gerafft wird, was die Auswirkung der Herzerweiterung auf die Herzklappen entgegenwirkt. Dazu wird entlang des Klappenrings über den Katheter ein Polyesterband mit kleinen Schrauben verankert. Unter Ultraschall und Röntgenkontrolle kann dieses Band am Ende der Prozedur so zusammengezogen werden, dass der Klappenring wieder auf seine ursprüngliche Form verkleinert wird und dadurch die Klappenundichtigkeit auf ein Minimum reduziert wird. Funktionelle Mitralklappeninsuffizienzen können auch operativ behandelt werden. Insbesondere, wenn das Herz aus einem anderen Grund operiert wird (z. B. Bypassoperation), wird die Klappe mitbehandelt. In diesem Fall wird häufig ein Ring auf den Klappenannulus genäht.
Wenn eine Mitralklappeninsuffizienz durch eine bakterielle Infektion bedingt ist, muss die Klappe chirurgisch entfernt und durch eine Klappenprothese ersetzt werden. In diesem Fall ist die Operation meistens unumgänglich.
Katheterbasierte Therapie bei Trikuspidalklappeninsuffizienz
Eine Trikuspidalklappeninsuffizienz liegt häufig begleitend bei anderen Herzerkrankungen vor. Wenn eine Bypassoperation oder eine Operation an anderen Herzklappen erfolgen muss, wird eine undichte Trikuspidalklappe in der Regel mit operiert. Die isolierte Trikuspidalklappeninsuffizienz kann auch mithilfe des Cardiobands katheterbasiert behandelt werden. Inzwischen findet zudem der TriClip immer mehr Anwendung, der auf dem Prinzip des MitraClips basiert.
Wichtige Aspekte bei katheterbasierten Herzklappeneingriffen
Ob für Patient*innen ein interventionelles, also katheterbasiertes Verfahren empfohlen werden kann, entscheiden Kardiolog*innen, Herzchirurg*innen und Narkoseärzt*innen, nicht selten mit weiteren Fachdisziplinen wie der Radiologie im so genannten „Herzteam“ individuell und in enger Absprache mit den Patient*innen und den niedergelassenen Kolleg*innen. Dabei wird berücksichtigt, dass nicht nur die chirurgischen, sondern natürlich auch die katheterbasierten Verfahren Risiken bergen, die gegenüber dem Nutzen einer Prozedur abgewogen werden müssen. Nicht nur die interdisziplinäre Diagnostik und Befunddiskussion, sondern auch die Katheterprozeduren erfolgen im Team, d.h. die Expertise von Spezialist*innen aller Fachdisziplinen fließt ein, um die bestmögliche Behandlungsqualität zu erreichen. Es gibt unterschiedlichste TAVI-Implantate und Systeme zur Mitralklappenreparatur, die stetig weiterentwickelt werden. Neben den Implantaten unterliegen auch die Eingriffsverfahren einer steten Verbesserung. Deshalb werden katheterbasierte Eingriffe nur in großen Herzzentren durchgeführt, die über alle Fachdisziplinen, deren diagnostische Voraussetzungen und Therapiemöglichkeiten verfügen. Das ist für Patient*innen ein Vorteil, weil so Vor- und Nachteile der verschiedenen Verfahren und der neuesten Entwicklungen im Blick der Operateur*innen sind und neben der Diagnostik, die Vor- und Nachbehandlung und auch die Behandlung von Komplikationen in einer Hand liegt.
Trotz vieler komplexer und teils technischer Aspekte katheterbasierter Herzklappeneingriffe muss sichergestellt sein, dass die/der einzelne Patientin/Patient gut informiert wird und mit seinen individuellen Wünschen und Bedürfnissen ganz im Vordergrund steht. Dies wird durch eine aufmerksame Pflege und nicht zuletzt durch die gemeinsame Teamvisite sichergestellt, die bei katheterbasierten Herzklappeneingriffen ebenfalls zum Standard gehört.
Weitere Informationen
Für Fragen steht Ihnen das Infocenter des Herzzentrums der Universitätsmedizin Göttingen gerne zur Verfügung.
- Samstag, 20.06.2020: 10:00 bis 15:00 Uhr; Montag bis Freitag: 09:00 bis 14:00 Uhr
- Telefon: 0551 39 65044
- Mail: herzzentrum(at)med.uni-goettingen.de